કાવાસાકી રોગ વિશે બધું જાણો.
કાવાસાકીનો રોગ સૌપ્રથમવાર 1961માં ડૉ. ટોમિસાકુ કાવાસાકી દ્વારા 4 વર્ષના છોકરામાં નોંધાયો હતો અને તેણે આગળ જતાં આવા લગભગ 50 કેસ નોંધ્યા હતા. આને 1970 પછી જ એક તીવ્ર બીમારી તરીકે ઓળખવામાં આવી હતી અને તેની કાર્ડિયાક ગૂંચવણોનો વધુ સારી રીતે અભ્યાસ 1976માં જ થઈ શક્યો હતો. તાજેતરમાં, મુનાવર ફારુકીએ તેના 1.5 વર્ષના પુત્ર વિશે ખુલાસો કર્યો હતો જે કાવાસાકી રોગથી પીડાતો હતો.
કાવાસાકી રોગના લક્ષણો
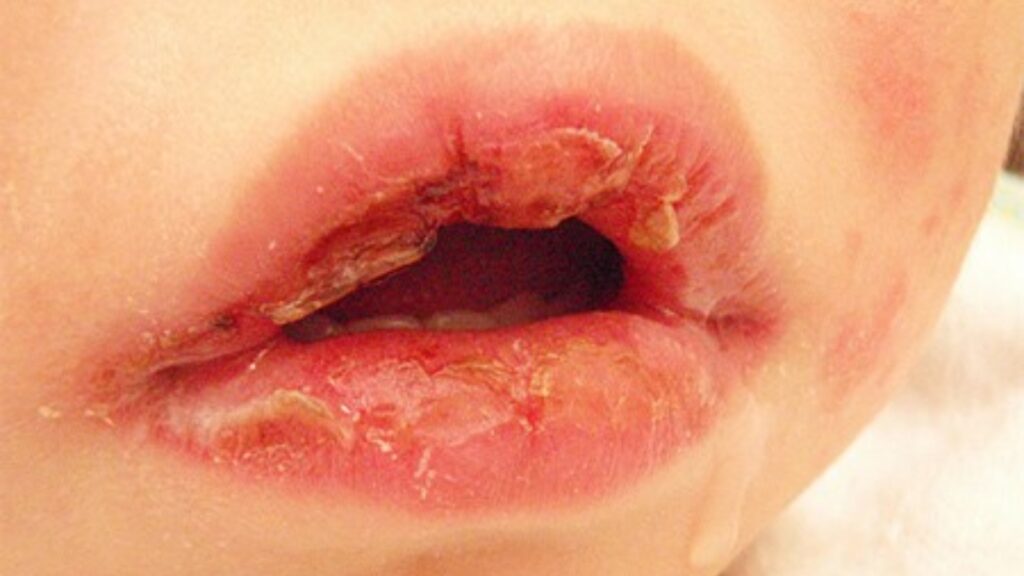
જ્યારે અમે ડૉ. સૌંદર્ય એમ, કન્સલ્ટન્ટ પીડિયાટ્રિક્સ, કેએમસી હોસ્પિટલ, મેંગ્લોર સાથે વાત કરી, ત્યારે તેમણે કહ્યું કે કાવાસાકી રોગ ખૂબ જ અસ્પષ્ટ ક્લિનિકલ લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે. શાસ્ત્રીય લક્ષણોમાં સતત ઉચ્ચ-ગ્રેડનો તાવ (5 કે તેથી વધુ દિવસ), લાલ, સૂકા અને ફાટેલા હોઠ, ‘સ્ટ્રોબેરી જીભ’ નામની લાલ જીભ, લાલ આંખો અને ગરદનમાં લસિકા ગ્રંથીઓની પીડાદાયક સોજોનો સમાવેશ થાય છે. બીમારીના બીજાથી ત્રીજા સપ્તાહમાં નાના બાળકોમાં ચીડિયાપણું, હાથ-પગમાં ઓછામાં ઓછો સોજો અને નખની આસપાસની ચામડી છાલવા જેવી અન્ય સંબંધિત લાક્ષણિકતાઓ છે. જે દેશોમાં BCG આપવામાં આવે છે, ત્યાં BCG સાઇટ એરીથેમા અને ડાઘની આસપાસ લાલાશ સાથે અચાનક પુનઃસક્રિયતા પણ બતાવશે. જ્યારે રક્ત પરીક્ષણો કરવામાં આવે છે, ત્યારે અહેવાલો એવા લક્ષણો દર્શાવે છે જે ચેપ સાથે ઓવરલેપ થાય છે, એટલે કે, એલિવેટેડ ઇન્ફ્લેમેટરી માર્કર્સ, જો કે, જ્યાં સુધી આ રોગને યોગ્ય રીતે ઓળખવામાં આવે અને તેની સારવાર કરવામાં ન આવે, ત્યાં સુધી તાવ અને અન્ય લક્ષણો નિયમિત એન્ટિબાયોટિક સારવારને પ્રતિસાદ આપતા નથી. કાવાસાકી રોગના તમામ લક્ષણો બધા બાળકોમાં જોવા મળતા નથી અને આમાંના કેટલાક લક્ષણોની હાજરીએ મૂલ્યાંકન માટે શંકા ઊભી કરવી જોઈએ.
પ્રારંભિક નિદાનનું મહત્વ
આ સ્થિતિની વહેલી અને ત્વરિત ઓળખનું મહત્વ તેની ગૂંચવણોને કારણે છે. કાવાસાકી રોગ કોરોનરી એન્યુરિઝમના વિકાસનું કારણ બની શકે છે જે હૃદયને સપ્લાય કરતી રક્ત વાહિનીઓ પર ફેલાયેલા વિસ્તારો છે અને આ રોગ ધરાવતા 25% જેટલા બાળકોમાં થઈ શકે છે. આ એન્યુરિઝમ્સ ફાટી શકે છે, ગંઠાઈ જવાથી અવરોધિત થઈ શકે છે અથવા હૃદયમાં નબળા રક્ત પ્રવાહનું કારણ બની શકે છે જેના પરિણામે તીવ્ર આપત્તિજનક કાર્ડિયાક ઘટનાઓ બને છે. પ્રારંભિક ઓળખ અને સારવાર આ ગૂંચવણને બનતી અટકાવવામાં મદદ કરે છે.
કાવાસાકી રોગ માટે કોઈ ચોક્કસ કારણ ઓળખવામાં આવ્યું નથી. આ રોગ ચોક્કસ એશિયન વસ્તીમાં વધુ વારંવાર જોવા મળે છે, આનુવંશિક કારણને ITPKC જનીનમાં ફેરફાર તરીકે ઓળખવામાં આવે છે જે T રોગપ્રતિકારક કોષોની પ્રવૃત્તિને નિયંત્રિત કરે છે. જો કે, ચેપ ઉત્તેજક ઘટના બની શકે છે. આ ચેપ રોગપ્રતિકારક તંત્રના સક્રિયકરણ અને અસંખ્ય દાહક અણુઓના ઉત્પાદનનું કારણ બની શકે છે, સામાન્ય રીતે IgA પ્રતિભાવ. આ સક્રિય રોગપ્રતિકારક અણુઓ ત્વચા અને મ્યુકોસ મેમ્બ્રેન, હૃદયને સપ્લાય કરતી રક્ત વાહિનીઓ તરફ બળતરા પ્રતિભાવને માઉન્ટ કરે છે, જે ક્લિનિકલ લાક્ષણિકતાઓ અને ગૂંચવણોનું કારણ બને છે.
કાવાસાકી રોગની સારવાર
કાવાસાકી રોગની પ્રારંભિક સારવાર નસમાં ઇમ્યુનોગ્લોબ્યુલિન થેરાપીથી થવી જરૂરી છે, પ્રાધાન્ય માંદગીના પ્રથમ 10 દિવસમાં (જોકે પ્રારંભિક શરૂઆત, જટિલતાઓ ઓછી હોય છે). આ સાથે એસ્પિરિનનો ઉપયોગ પણ જ્યાં સુધી બળતરા ઓછી ન થાય ત્યાં સુધી કરવામાં આવે છે. માત્ર આ પ્રાથમિક સારવાર લાઇનના નબળા અથવા અપૂર્ણ પ્રતિસાદના કિસ્સામાં, સ્ટેરોઇડ્સ સહિત વૈકલ્પિક સારવાર વિકલ્પો ધ્યાનમાં લેવામાં આવે છે. કાવાસાકી રોગમાં ઘર લઈ જવાનો મહત્વપૂર્ણ સંદેશ એ છે કે તમામ તાવ ચેપ નથી અને એન્ટિબાયોટિક્સ તેનો ઉકેલ નથી. એકવાર કાવાસાકી રોગનું નિદાન થઈ જાય પછી, ઉપચારની ત્વરિત શરૂઆત બળતરાને નિયંત્રિત કરવામાં અને કાર્ડિયાક ગૂંચવણોને ટાળવામાં મદદ કરશે. આ બાળકો માટે તેમના બળતરાના માર્કર્સની તપાસ કરવા માટે નિયમિત ફોલો-અપ્સ અને સંપૂર્ણ સામાન્ય સ્થિતિમાં પાછા ફરવાની ખાતરી કરવા માટે કાર્ડિયાક સ્કેન જરૂરી છે.
આ પણ વાંચો: ઝાકિર હુસૈન, પ્રખ્યાત તબલા ઉસ્તાદ, આ ખતરનાક રોગને કારણે મૃત્યુ પામ્યા: કારણો અને લક્ષણો જાણો